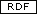Die Ehrfurcht baut die Liebe auf, das Fehlen der Ehrfurcht bedeutet ihr Ende.
powered by BlueLionWebdesign
| 2025 | ||
| <<< | Juli | >>> |
| Mo | Di | Mi | Do | Fr | Sa | So |
| 01 | 02 | 03 | 04 | 05 | 06 | |
| 07 | 08 | 09 | 10 | 11 | 12 | 13 |
| 14 | 15 | 16 | 17 | 18 | 19 | 20 |
| 21 | 22 | 23 | 24 | 25 | 26 | 27 |
| 28 | 29 | 30 | 31 |
Zitante
ALLes allTAEGLICH
Silvios - Blog
Wortperlen
Tahamaa
Susfi
Allmien
Tirilli
Lebenslichter
Mitternachtsspitzen
GGS Bergschule
Susis Wollecke
Blog-Wollpoldi
Katharinas Buchstabenwelten
SaschaSalamander
powered by BlueLionWebdesign
Einträge ges.: 125
ø pro Tag: 0
Kommentare: 2367
ø pro Eintrag: 18,9
Online seit dem: 04.09.2008
in Tagen: 6148
Blogeinträge (Tag-sortiert)
Tag: Knochen
Erkrankungen der Knochen/Therapie
Lupus(lat: Wolf) = Krankheiten mit schweren Gewebezerstörungen(fressende Flechte)
Ursachen:
Lupus erythematodes ist eine Autoimmunkrankheit, bei der es zur Bildung von Antikörpern gegen Bestandteile der Zellkerne (antinukleäre Antikörper)kommen kann.
Die hierbei entstehenden Immunkomplexe zirkulieren im Blutkreislauf und lagern sich in die GefäÃwände ein, wodurch es zu einer GefäÃentzündung kommt. Die GefäÃentzündung kann Veränderungen an Haut, Gelenken und inneren Organen führen.
- Lupus vulgaris(Hauttuberkulose)
- Lupus perneo(Form der Hautsarkoidose)
- Lupus erythematodes
(erythem gr: entzündliche Rötung der Haut die durch eine Hyperämie(vermehrte Durchblutung) bedingt ist.
todes gr: gestaltet, ähnlich)
Auslösende Faktoren:
-Virusinfektionen,
-Sonnenbestrahlung
-Medikamente(Antihypertonika, Thyreostatika, Tuberkulostatika, Antiepileptika)
Vorkommen:
Betroffen sind Frauen im gebärfähigem Alter
Verlaufsformen
die häufigste und mildeste = chronische Haut LE.
Die LE zeigt allerdings ein vielschichtiges Krankheitsbild. Es kommt zun akuten, therapieresistenten Verläufen mit tödlichem Ausgang, als auch zu gutartigen Verlaufsformen, die kaum therapiebedürftig sind und die auf die Ãberlebenszeit des Patienten keinen Einfluss haben.
Ein weiteres Kennzeichen ist, dass es lange Latenzphasen geben kann, und dass es ohne einen ersichtlichen Grund zu einem schweren Schub komen kann.
Bei diesem Schub treten die gleichen Symptome wie in der Anfangsphase auf, oder ein anderes Krankheitsbild(ein bis dahin gesundes Organ wird befallen).
LE der Haut (Lupus erydermatodes discoides)
an den lichtexponierten Hautarealen(Gesicht Kopf, Hände) kommt es zu scheibenförmige (discoide) scharf begrenzten Hauterscheinungen (vermehrte Schuppung und entzündliche Randeveränderung) Es besteht eine Hyperästhesie(überempfindlichkeit gegen Berührung).
Mit den Jahren kommt es zu einer straffen Atrophie mit Bildung von hyperpigmentiertem Narbengewebe.
Systemischer Lupus erythematodes(SLE)
Das Krankheitsbild zeigt eine auÃerordentlich groÃe Variabilität.
Symptome - Arthriden(Polyarthritis) und Hauterscheinungen, Pleuritis, Nephritis, Hypertonie, Peri- und Endokarditis)
Diagnose:
Antikörpernachweis - LE-Zellen (reife polymorphkernige Granulozythen mit randständigem Kern und groÃer Vakuole, die phagozytiertes Kernmaterial in Rosettenform enthält.
Therapie:
erfolgt über den Arzt
Kortison
Antipholgistika
Immunsupressiva
Der Heilpraktiker darf begleitend behandeln
LINK:
Systemischer Lupus erythematodes
DGfAE
Krankheitsbild
SLE
Morbus Bechterew(Spondylarthritis ankylopoetica, Spondylitis ankylosans)
ist eine rheumatische Erkrankung, bei der es durch die ablaufenden chronischen Gelenkentzündungen letztendlich zur Versteifung (Ankolysieung) des Achsenskeletts und der wirbelsäulennahen Gelenke(Rippen-Wirbel-Gelenke, Kreuzbein-Darmbein-Gelenke) kommt.
Die Bänder und die äuÃeren Bandscheibenanteile neigen zur Verkalkung.
Die Krankheit beginnt überwiegend bei Männern zwischen dem 20. und 30. Lebensjahr. Sie tritt gehäuft familiär auf, manchmal in Kombiantion zu entzündlichen Darmerkrankungen(Morbus Crohn, Colitis ulcerosa) Psoriasis oder der Trias: Arthritis, Urethritis, Konjunktivitis)
Ursache: unbekannt. Erreger konnten nicht nachgewiesen werden. Es kann ein Zellantigen(HLA-B27) nachgewiesen werden, dass nur bei 6% der Normalbevölkerung vorkommt.
Symptome
- Die Krankheit beginnt mit tiefsitzenden nächtlichen Rückenschmerzen, die oft in die Leiste, GesäÃ, und Oberschenkel ausstrahlen, vor allem im Kreuzbeinbereich.
- Quälende Fersenschmerzen, die durch entzündlichen Verkalkungen der Achillesehnenansätzen verursacht werden.
- Augenentzündungen
- Fieber
- Müdigkeit
- Appetitlosigkeit,
- Gewichtsverlust
- Anämie
Im Endstadium der Erkrankung versteift die gesamte Wirbelsäule und der Brustkorb. Es kommt zur typischen Bechterew-Haltung mit der ausgeprägten Kyphose der BWS und der Lordose der HWS. (Bambusstab-Wirbelsäule)
Es kommt zur Kantenausziehung an den Wirbelkörpern, zur Verknöcherungen der Bandscheibenringe und der Bandscheibenlinksbänder.
Der Kopf kann kaum noch bewegt werden, das Blickfeld ist eingeschränkt.
Die Versteifung des Brustkorbes hat dem zu Folge, dass sich ein Lungenemphysem bildet.
Es kommt durch die Veränderungen des untersten Teils der Wirbelsäule zur Kompression der heraustretenden nerven (Cauda-equina-Syndrom), so kann es zu Impotenz und zu Urin-und Stulinkontinenz kommen.
Herzinsuffizienz und (selten) Aortainsuffizienz
Diagnose:
- wird aufgrund der beschwerden gestellt
- Röntgenbild
- Blut(Beschleunigung der BKS im akuten Schub)
-Nachweis des Zellantigens HLA-B27
- Schoberzeichen prüfen
Steht der Patient aufrecht beträgt der Abstand der Dornfortsätze L1 - L5 durchschnittlich 10cm. Beugt sich ein gesunder mensch nach vorne, vergröÃert sich der Abstand um ca. 4 - 6 cm. Bei einer vesteiften Wirbelsäule nimmt der Abstand gar nicht zu. Der patient kann sich gar nicht oder nur bis zu den Hüftgelenken beugen.
Links:
Morbus Bechterew
Morbus Bechterew
werde gesund Behandlung
Ãrztezeitung
Chronische-Polyarthritis
PCP(Primär-chronische-Polyarthritis) oder RA (rheumatische Arthritis) = chronische Gelenkentzündung von der überwiegend Frauen betroffen sind.
- meist bricht die Krankheit zwischen dem 35 - 45 Lebensjahr aus
- es kommt zu Schmerzen, Steifheit, Schwellung oder Deformation der Finger, Handwurzel Zehen oder anderer Gelenken.
- typisch die wiederkehrenden Krankheitsschübe
Ursache:
- Autoimunvorgänge
- Virusinfektionen
Symptomatik
- entwickelt sich ganz schleichend mit Müdigkeit, Abgeschlagenheit, subfebrilen Temperaturen, Parästhesien, und Morgensteifheit in Händen und FüÃen.
- spindelförmige Schwllung der Finger, Schmerzen in den Mittel- und Grundgelenken der Finger
- es können auch andere Gelenke befallen werden(Hand, Ellenbogen, Knie, Schulter, Zwischengelenke der HWS) Die Fingerendgelenke bleiben frei.
Der weitere Krankheitsverlauf erfolgt schubweise und die Phasen wechseln sich ab. Sehnenscheiden und Schleimbeutel können noch betroffen werden(Rötung, Schwellung; Ãberwärmung, Schmerzen)
Das Endstadium zeigt Deformierungen der Gelenke, Muskel- und Hautatrophien, Rheumaknoten und Gelenkversteifungen (Ankylosen) auf.
Diagnose:
in 80% der Fälle kann der RF (Rheumafaktor) nachgewiesen werden.
- es kommt zur Beschleunigung der BKS
- zum Anstieg des Akute-Phase-Proteins
- im Röntgenbild sieht man eine gelnknahe Osteoporose, Gelenkspaltverschmälerung, gelenknahe Knochendefekte, knöcherne Versteifungen.
Rheumafaktor(RF) = Antikörper der Immunglobulinklasse G(IgG)
- der Faktor ist aber bei einem Teil der Patienten mit chronischen Infektionskrankheiten nachweisbar.
- beweisend ist er deswegen nicht
Man unterscheidet:
- seropositive Polyarthritis
- seronegative Polyarthritis
Verlauf
individuell - der Kranheitsbeginn ist nicht immer schleichend, sondern gelegentlich akut und subakut(die Krankheit kann an groÃen Gelenken beginnen und weitere Gelenke können in das Kranheitsbild miteinbezogen werden).
Oft bleibt die chronische Polyarthrizis nur auf wenige Gelenke beschränkt
Therapie:
- während eines akuten Schubes müssen die betroffenen Gelenke ruhiggestellt werden.
- in der anfallsfreien Zeit: Bäder, Gymnastik, Massagen um die beweglichkeit der gelenke zu erhalten oder wiederherzustellen.
- Ernährungsumstellungen, Heilfasten, Psychotherapie, Schroth- und Rohkostkuren
Medikamentös:
Antirheumatika wie:
Antimalariamittel, Sulfasalazin, Goldsalze, Penicillamin, Kortison, Azathiopirin, Immunsuppressiva)
Schulmedizinisch: OP, (Synovektomie(Entfernung der Gelenkinnenhaut)
Link:
DGfAE
Rheumatoide Arthritis
chronische Polyarthritis
Rheumatisches Fieber
- tritt als Zweiterkrankung nach einem Streptokokkeninfekt auf, der sich meist im Kopf- und Halsbereich, in einer Form von eitrigen Angina, einer Zahnwurzelentzündung, einer Nasenenbenhöhlenentzündung abspielte.
Ist die primäre Erkrankung abgeklungen, kommt es nach einem beschwerdefreien Intervall von 1-3 Wochen zu rheumatischem Fieber.
Betroffen sind meistens Kinder. Erwachsene und Säuglinge erkranken eher selten daran.
Ursache:
eine Antigen-Antikörper-Reaktion auf das Toxin der beta-hämolisierenden Streptokokken der Gruppe( Allergie des Sofort-Typ(TypIII) gegen die Toxine der Streptokokken).
Symptomatik:
Haupt- und Nebenkriterien(Jones-Kriterien)
Hauptkriterien:
- die Erscheinungen können einige Wochen bis mehrere Monate lang anhalten und neigen dazu immer wieder aufzuflammen:
Karditis
vor allem Endokarditis, aber auch Myokarditis, oder Perikarditis mit Herzgeräuschen, Tachykaride, EKG- Veränderungen bis hin zur AV-Blockierungen und Vorhofflimmern
Poliarhtitis
weil die Schmerzen von einem Gelenk zum anderen wandern und die Gelenkschmerzen immer akkut sind = akuter Gelenkrheumatismus
Chorea Minor
(kleiner Veitstanz) = eine zentral bedingte Bewegungsstörung, die durch einen Befall von kleinen Teilen der basalen Stammganglien des Gehirn(corpus striatum) ausgelöst wird.
- es kommt zu einer Hyperkinese bei einer ausgeprägten Muskelhypotonie und psychischen veränderungen wie Reizbarkeit und Antriebsminderung.
- es besteht ein Ãbermaà an Bewegungsimpulsen die bei völliger körperliche Ruhe aufreten
- der Kopf wird hin und her geworfen
- grimassierenden Bewegungen
- ausfahrende Bewegungen mit den GliedmaÃen
die Sprache ist oft unverständlich duch die Beteiligung der Zungenmuskulatur.
Es kommt in der Regel zu einer völligen Ausheilung der Krankheit.
Hauterscheinungen
rosaroten, ringförmige Flecken oder subkutane Knötchen
Nebenkriterien:
Fieber, Gelenkschmerzen, Beschleunigung der BKS, Leukozythose, CRP-Erhöhung, EKG- Veränderung(verlängerte PQ-Zeit), inaktiver rheumatischer Klappenfehler, rheumatisches Fieber in der Anamnese und ein auf über 350 IU/ml erhöhter Antistreptolysin-O-Titer (in 85% der Fälle), der auf eine vorausgegangene Streptokokken-Infektion hinweist.
âdas Rheumatische Fieber leckt an den Gelenken, beiÃt aber das Herzâ. So können noch einige Zeit nach Ende der akuten Erkrankung Vernarbungen im Bereich der Herzklappen mit daraus folgenden Beeinträchtigungen der Herztätigkeit auftreten.
Therapie:
Zunächst wird man eine eventuell noch bestehende Streptokokken-Infektion über einige Wochen mit hohen Dosen von Penicillin (bei Allergikern Erythromycin) behandeln.
Gleichzeitig kann der Arzt gegen die Gelenkentzündungen Medikamente aus der Gruppe der Nichtsteroidalen Antirheumatika (NSAR) geben, wie zum Beispiel Acetylsalicylsäure (Aspirin®), Ibuprofen, Indometacin oder Etofenamat. Wenn eine Beteiligung des Herzens nicht sicher auszuschlieÃen ist, wird man zusätzlich oder ersatzweise über einen Zeitraum von bis zu zwei Monaten, wenigstens aber bis zur Rückbildung der EKG-Veränderungen und Herzgeräusche, Cortison-Präparate in langsam sinkender Dosis geben.
Eine physikalische Therapie im engeren Sinne ist nicht notwendig, da das Rheumatische Fieber keine bleibenden Einschränkungen der Beweglichkeit verursacht. Im akuten Stadium der Erkrankung können jedoch Gelenkschonung (bei Herzentzündung Bettruhe!) und Kälteanwendungen an den betroffenen Gelenken Linderung verschaffen.
Link:
rheumatisches Fieber Deutsche Gesellschaft für Autoimmunerkrankungen e. V.
r. F. bei Baby und Kind
alternativ und nur! begleitend
DEAM die etwas andere Medizin
Weichteilrheumatismus
"Weichteilrheuma" ist keine Diagnose, sondern ein Oberbegriff für eine ganze Reihe von rheumatischen Erkrankungen,die sich in erster Linie nicht an den Gelenken oder dem Gelenkknorpel ("Gelenkrheuma"), der Wirbelsäule ("Wirbelsäulenrheuma") oder anderen knöchernen ("harten") Strukturen abspielen, sondern an "weichen" Strukturen wie z.B. dem Unterhautfettgewebe, dem Kapsel-Band-Apparat, den Sehnen oder der Muskulatur.
- es kommt zu Schmerzen in Muskeln, Sehnen, Bändern Schleimbeuteln oder Unterhautgewebe, die erst nach Ruhepausen auftreten, oder sie werden in wechselnder Intensität dauernd gespürt.
- Es werden Schmerzpunkte und Gewebeverdickungen getastet
- oft sind benachbarte Gelenke betroffen.
Auch beim "Weichteilrheuma" gibt es entzündliche und nicht-entzündliche Erkrankungen. So unterscheidet man die nicht-entzündliche Erkrankung des Unterhautfettgewebes (Pannikulose) von der entzündlichen Form (Pannikulitis), die entzündliche Erkrankung der Sehne (Tendinitis) von nicht-entzündlichen (Tendinosen) oder die entzündlichen Erkrankungen der Muskulatur (Myositis) von den nichtentzündlichen (Myopathie).
der Begriff "Weichteilrheuma" steht oft für das Krankheitsbild der generalisierten Fibromyalgie
Link:
Fibromyalgie
Fibromyalgie
Rheumatische Erkrankungen
Rheuma (gr. Fluss)geht auf die antike Humoralpathologie zurück
"Rheuma = es ziehen flieÃende, reiÃende oder ziehende Schmerzen im Bewegungsapparat auf, die oft zu Bewegungseinschränkungen führen.
Die Erkrankung spielt sich im Stütz-und Bindegewebe ab. Häufig ist das Bindegewebe innerer Organe (Herz, Nieren, GefäÃe) betroffen."
Ursachen rheumatischer Erkrankungen:
- fehlgeleitete Immunreaktion die sich gegen das körpereigene Gewebe richtet
- Wetterwechsel, Kälte, Nässe
Die Krankheit besteht aus unterschiedlichen Phasen:
- aktive Krankheitsschübe (Rötung, Schellung und Schmerzhaftigkeit der betroffenen Gelenke und erhöte Temperatur
- latente Phase - das Ausmaà der bleibenden Schäden der aktiven Phase.
Link:
Rheumawegweiser
Das Rheumahaus
Fingerpolyarthrose
Link:
Fingerpolyarthrosen
- in den Fingergelenken kommt es durch Knorpelknochenwucherungen zu den typischen Heberden-Knötchen
- sind die Fingermittelgelenke betroffen = Bouchard-Knoten
- sind die Daumenknochen betroffen = Rhizarthrose
Gelegentlich sind alle Gelenkgruppen betroffen
Pathogenese:
- kraftlosigkeit in den Fingern
- Steifheitsgefühl und Anlaufschmerz
- durch gelenkumbau kommt es zu einer seitlichen Abknickung der Endglieder in Beugestellung
Therapie:
- die Hände wenig belasten
- die Hände dürfen weder groÃer Kälte noch Hitze ausgesetzt werden
Osteochondrosis inervertebralis
Osteochondrosis inervertebralis (gr. osteo = Knochen, chondro = Knorpel, inter = zwischen, Vertebra= Wirbel)
- es liegt eine Degeneration der Zwischenwirbelscheiben vor
Pathogenese:
im Anfang des Stadiums sind die Zwischenwirbelscheiben aufegequollen, später kommt esdurch eine Zerstörung der Fasern zur Verschmälerung
- die angrenzenden Wirbeln können in den Krankheitsprozess miteinbezogen werden, so dass es zur Spondylose und weiteren Erkrankungen kommt
ars medicina 12.07.2009, 19.24 | (9/0) Kommentare (RSS) | PL
Erkrankungen der Knochen/Therapie
Verletzungen der Knochen, Gelenken, Sehnen, Bändern und Muskeln haben mechanische Ursachen.
Knochentumoren
In welchen Knochen siedeln sich Knochenmethastasen bevorzugt an? Erkennungsmerkmale(Symptome)
- primäre Knochentumore sind selten
- sie können gut- oder bösartig sein
Knochen(Osteosakrom, Osteom)
Knorpel(Chondrom, Chondrosakrom)
Knochenmark (Plasmozytom)
Häufig siedeln sich Methastasen in der Wirbelsäule an. Auch in das Skelett kann der Tumor methastasieren. ( häufig bei Brustdrüsen-, Prostata-, Bronchial-, Nieren-, und Schilddrüsenkrebs)
Symptome
ziehende Schmerzen im betroffenen Knochen
- im weiteren Verlauf kommt es zu Frakturen und Spontanfrakturen, was im Bereich des Rückenmarks zu neurologischen Ausfällen bis hin zur Querschnittslähmung führen kann.
Knochenbildende Methastasen üben Druck auf austretende Nerven, was ebenfalls zu neurologischen Ausfällen führt.
Muskelzerrung
- eine Ãberdehnung des Muskels, bei der meistens auch Muskelfaseren reiÃen.
Fasern der Sehne des des Muskelansatzes können beschädigt sein.
Anzeichen:
ein plötzlich eintretender starker Schmerz, bei der die Funktion des Muskels einheschränkt ist
tritt eine Schwellung auf, entsteht ein Bluterguss (Hämatom)
Ausheilung
- Ruhigstellung mittels einer Bandage (kühlen)
- pflanzliche und homeöopatische Fertigpräparate die den Heilungsprozess beschleunigen(Salben, Sprays, Gel, Eis)
- in den folgenden Tagen sollte der Muskel warm gehalten werden(Heizdecke, Wärmeflasche) oder ihn leicht bewegen(kurze Spaziergänge) ohne ihn stark zu belasten.
Muskelriss
entsteht durch eine plötzliche extreme Muskelanspannung
- der Muskel ist dadurch völlig funktionsunfähig.
- starke Schmerzen
- der Muskel muss chirurgisch genäht werden, anschlieÃend wir ein Gipsverband angelegt.
Sehnenriss
Durch Ãberbeanspruchung, oder Schnittverletzung kommt es zum Sehnenriss.
- das betroffene Glied, kann nicht mehr gebeugt bzw. gestreckt werden (abhängig davon welche Sehne btroffen ist)
- Die Behandlung erfolgt chirurgisch durch Sehnennaht oder Sehnentransplantation( von einem weniger wichtigem Muskel wird eine Sehne entnommen, und die geschädigte Sehne damit ersetzt)
Zerrung eines Gelenkes(Distorsion, Verstauchung)
- durch plötzliche, indirekte Gewalteinwirkung auf das Gelenk. (Umknicken des FuÃes), wobei es zur Dehnung oder zum Ein- und Abriss der Haltebänder des Gelenkes kommt.
- es treten starke Schmerzen sowie, und eine schnelle Schwellung und Verfärbung der betroffenen Region auf
Die Erstversorgung
- erfolgt durch Hochlagerung
- durch kalte Umschläge
- Kompressionsverbände
- ärztliche Abklärung muss erfolgen
Verrenkung eines Gelenkes/Luxation)
- der Gelenkkopf springt aus der Pfanne, wobei dei Bänderder Gelenkkapsel völlig oder teilweise zerrissen sind.
- Auch benachbarte GefäÃe, Nerven, Sehnen und Muskeln können beschädigt oder zerrissen sein.
Erkennungsmerkmale:
- Deformierung im Bereich des Gelenkes
- heftige Schmerzen
- Schwellung
MaÃnahmen:
- Extremität möglichst bequem lagern
- Einrenken (möglichst schnell)
Tendovaginitis - Folge einer Ãberanstrengung der Sehnen
- betroffen sind oft die Sehnenscheiden des Unterarms oder des Unterschenkels
Therapie: Ruhigstellung und antientzündliche Behandlung
Fraktur(Knochenbruch)
Geschlossene Fraktur
- der Knochen ist gebrochen, ohne dass eine Hautverletzung von auÃen sichtbar ist
Offene Fraktur
- eine Hautwunde ist sichtbar, die entweder durch das spitze Ende des Knochens , der nach auÃen ragt, entstanden ist, oder durch Gewalteinwirkung von auÃen.
- Bei einem offenen Bruch besteht die Gefahr einer bakteriellen Entzündung
sichere Frakturzeichen:
- sichtbare Knochenteile
- Fehlstellung
- abnorme Beweglichkeit
- Reibegeräusch (Crepatio, Crepitus)
unsicher Frakturzeichen
- Schwellung
- Hämatom
- Schmerzen
- eingeschränkte oder aufgehobene Funktion
Diagnosestellung:
- Röntgenbild
Vor dem Transport wird der Bruch geschient, um Weichteilschädigungen bei einem offenen Bruch zu vermeiden, oder damit ein geschlossener Bruch nicht in einen offenen Bruch übergehen kann.
Lumbago(Hexenschuss)
- im Lendenbereich und den angrenzenden Körperteilen kommt es zu stechenden Schmerzen, allerdings zu keiner Irritation des Ischiasnervs.
Auslöser:
- schweres Heben
- Drehung des Rumpfes
Symptome:
- schmerzbedingte bewegungseinschränkung
- muskulärer Hartspann der Rückenmuskulatur
- Druckschmerzhaftigkeit der Dornfortsätze
- Sensibilitätsstörungen
- Parästhesien
- Schonhaltung
Ursache:
Protrusion der Bandscheibe, einer eventuellen Subluxaktion(unvollständige Verrenkung) eines Zwischenwirbelgelenkes mit einer Ãberlastung der Bänder, oder einer Einklemmung von Teilen der Gelenkinnenhaut, die die Gelenkkapseln, der kleinen Zwischenwirbelgelenke auskleiden.
Therapie:
- Ruhigstellung
- Wärmeanwendungen
- Neuraltherapie
- Akupunktur
- Homeöopathie
- bilden sich an der Streckseite des Handgelenkes, in der Kniekehle und am FuÃrücken
- können von den Gelenkkapseln oder von den Sehnenscheiden ausgehen
- es bilden sich Kapselgeschwülste(Degenerationszysten) mit einer gelblichen Flüssigkeit gefüllt, anfangs von weicher, später von harter Konsistenz
- ein Ganglion verschwindet oft von selbst
- die Flüssigkeit schmerzhafter Ganglien kann abgesaugt werden.
- ein altes verhärtetes Ganglion muss differentialdiagnostisch von einem maligne Knochentumor abgegrenzt werden
Therapie bei Ganglien
Ganglion
Arthrose Therapie
Schleimbeutelentzündung (Bursitis)
- entsteht durch Dauerreize und Ãberbeanspruchung einer bestimmten Körperstelle
- Bursa praepatellaris - Entzündung des Schleimbeutels der Knieschiebe
- Bursa olecrani - Schleimbeutel zwischen Spitze des Ellenbogens und der Haut
- Bursa subacrominalis - Schleimbeutel zwischen Deltamuskel und der Schultergelenkkapsel
Bursitis Olecrani
Schleimbeutel Therapie
- Condylus - Gelenkknorren
- Epicondyllus - Knochenvorsprung
- Epicondylitis - übermäÃige Beanspruchung der Sehne(Zug).
- Entzündung an der AuÃenseite des Ellenbogens = Tennisarm
- Entzündung an der Innenseite des Ellenbogens = Golfspielerellenbogen
Ein Epicondylus ist ein Knochenvorsprung auf einem Gelenkknorren
Epicondylitis =entsteht durch eine übermäÃige Beanspruchung infolge eines ständigen Zuges an der Sehne und an einer Ansatzstelle dadurch zur Entzündung.
Tennisellenbogen oder Tennisarm = Entzündung des Knochenvorsprunges an der AuÃenseite des Ellenbogens lokalisiert.
- entsteht durch Ãberanstrengung der Streckmuskulatur von Fingern und Handeglenk
Golfspielerellenbogen = ist die Innenseite des Ellenbogens betroffen, durch die Ãberbeanspruchung der Beugemuskulatur
Merkmale:
Es kommt zu Druck - und Spontanschmerz, der in Richtung Unterarm und Hand asstrahlt, oder in den ganzen Arm.
Behandlung:
erfolgt wie bei der Sehnenscheidenentzündung
Zusätzlich müssen falsche Bewegungsmuster korrigiert werden
- tritt bei Frauen zwischen dem 40 und 50 Lebensjahr auf
- Oft aber auch in der Schwangerschaft(Ãnderung des Wasserhaushaltes)
- Stoffwechselablagerungen, Ãdeme, durch Deformationsheilung nach Brüchen
-  entzündliche Veränderungen im Karpaltunnel werden die BlutgefäÃe und der Mittelarmnerv gequetscht
Karpaltunnelsyndrom
Patienteninfo
Carpaltunnelsyndrom
Sudeck-Syndrom - Sudeck Dystrophie
- eine in drei Stadien aufretende Weichteil- und Knochenveränderungen
- tritt häufig bei Frauen nach Knochenbrüchen vor allem der Hand und des Unterarms
- neurovegetative Regulationsstörungen liegen dann zugrunde, die zu Durchblutungstörungen und Stoffwechselstörungen führen.
Sudeck II (Stadium der Dystrophie) - die Schmerzen nehmen ab, mangelhafte Versorgung der Weichteile und der Knochen,derbes Weichteil und Gelenkkapselödem, Nagelwuchsstörungen, Zyanose, Glanzhaut. Im Röntgen ist eine feinfleckige entkalkung nachweisbar.
Sudeck III (Stadium der Atrophie) - das Ãdem bildet sich zurück, die Haut und die betroffenen Muskeln athrophieren schmerzlos nund das Gelenk versteift. Eine diffuse Entkalkung ist auf dem Röntgenbild sichtbar.
Therapie:
Ruhigstellung, Enzymtherapie. Im Stadium III Krankengxmnastik, Eisenbehandlung
Links:
Sudeck-Dystrophie
Morbus Sudeck
Sudeck Therapie
- Beugestellung der Finger(Kontraktur) wobei Zeige- und Mittelfinger betroffen sind
- beide Hände sind bei der Erkrankung betroffen
- Verdickung der Palmaneurose(dreieckige Bindegewebsplatte) unter der haut der Hohlhand.
- Zwischen den Beugesehnen wuchern Faszien und es entstehen derbe Knoten und Stränge.
- die Finger versteifen in den Grund- und Mittelgelenken
- ist eine Begleiterscheinung der Leberzyrrhose, Daibetes mellitus und Epilepsie
- ist eine Beugestellung(Kontraktur) der Finger.
- der Zeige- und der kleine Finger sind betroffen
- die Erkrankung tritt an beiden Händen gleichzeitig auf
- es kommt zur Verdickung und Schrumpfung der Palmaraponeurose(dreieckige Bindegewebsplatte) unter der Haut der Hohlhand
- zwischen den Beugesehnen wuchern Faszien und es entstehen feste, derbe Knoten und Stränge
- die Finger versteifen in Beugestellung der Grund- und Mittelgelenke
- die Erkrankung kann sichüber Monate bzw, bis Jahre hinziehen
Ursache: noch ungeklärt
- erbliche Disposition ?
- äuÃere Faktoren? ( Berufsgruppen die mit Greifwerkzeugen (vibrierenden) arbeiten
- Begleiterscheinung der Leberzirrose, Diabetes mellitus, Epilepsie
Therapie:
operative Behandlung ( besteht eine hohe Rezidivierung)
Links:
Morbus Dupuytren
Fibromatose der Palmarfaszie
Patienteninfo
 Arthrose
- Gelenkentzündung (tritt bereits bei 20- 30 jährigen auf.
- sie treten asymptomisch an gewichtstragenden Gelenken auf
- um das 70. Lebensjahr herum sind die arrthrotischen veränderungen nachweisbar.
- Arthrosen treten übrigens bei allen Vertebraten (Wirbeltieren) auf
Phatogenese:
- der Gelenkknorpel wird dünner, bis zum völligen Abrieb
- im darunterliegenden Knochengewebe kommt es zu Verhärtungen (Sklerosen) und zur Zystenbildung.
- an den Gelenkrändern treten kompensatorisch Knochenwucherungen auf
- degenerative Kapselveränderungen nachweisbar
Ursache:
unbekannt
- Gelenkfehllastungen
- Gelenkentzündungen
- Verletzungen(Traumata)
- Ãbergewicht
- Fehlbildungen
- Stroffwechsel- und Hormonstörungen
Symptome:
- Spannungsgefühl und Steifheit des Gelenkes.
- Spannungsschmerz
- Dauerschmerz
- Bewegungseinschränkung
- Beschwerden bei Wetterwechsel, Kälte, Nässe, Ãberbeanspruchung
Therapie zur Linderung:
- bestehendes Ãbergewicht abbauen
- durchblutungsfördernde Salben, Enzymsäure, Kieselsäure und Gelatin-Präparate
- physikalische Therapie (Bewegungsbäder, Fango, Moorpackungen, Massagen)
Akupunktur, Schröpfen, Homeöopathie, Neuraltherapie Baunscheidtieren- pflanzlich (Heublumen, Arnika)
Wirbelsäulenabschnitte mit Arthrose.
LWS und bei Frauen auch HWS
Wie heiÃen die Knorpelknochen-Wucherungen an den Fingerendgelenken?
- Heberden-Knötchen -Knorpelknochenwucherungen
- Bouchard -Knötchen -Fingermittelgelenke
- Rhizarthrose - Daumenwurzelgelenk
- Osteochondritis intervertebralis
- Spondylose(Spondylosis deformans)
- Spondylolylose
- Wirbelgleiten(Spondylolisthelis)
- Bandscheibenprotursion
- Bandscheibenvorfall
- Lumbago(Hexenschuss)
- Morbus Scheuermann(Osteochondritis deformans juvenilis Adoleszentenkyphose)
- tritt meistens nach dem 50. Lebensjahr auf, als Folge einer angeborenen Fehlbildung
- Entwicklungsstörung des Hüftgelenkes oder einer Beschädigung des Gelenkes
verschlimmernd wirken :
- Soffwechselstörungen
- Ãbergewicht
- Durchblutungsstörungen arterieller und venöser Art
- Ãbergewicht
- hormonelle Umstellungsphasen
Pathogenese:
- Gelenksteifigkeit und Schmerz der ausstrahlt
- der Patient zieht das Bein nach
Therapie:
- Krankengymnastik(Dehnung der verspannten Muskulatur, die Kräftigung bestimmter Muskeln, Erweiterung des Bewegungsumfanges)
- Gelenkschohnung
- Radfahren
- Schwimmen
- Elektrotherapie
- Massagen
- Bewegungsbäder
Das arthrotisch veränderte Gelenk soll bewegt aber nicht belastet werden.
Gonarthrose
Frauen sind wesentlich häufiger davon betroffen
Ursachen:
- Ãberbelastung,
- Anomalien
- Verletzungen
- Infektionen
- Monarthritis gonorrhoica
Pathogenese:
Anlauf- und Belastungsschmerz
Therapie:
- Schnürschuhe mit niedrigem Absatz
- zu vermeiden sind harte Absätze, Sandalen und Schuhe ohne festen Halt
- das Gelenk darf nicht belastet werden
- Schwimmen,
- Radafhren
zu vermeiden sind: Treppen steigen, bergauf und bergab gehen und das tragen von schweren Gegenständen
Spondylose (Spondylosis deformans)
Spondylose(gr. spondylus= Wirbel) ist eine degenerative Erkrankung der Wirbelkörper und Zwischenwirbelscheiben. (Randwülste, Eerhebungen, Zacken)
Im Rötgenbild erkennt man am Wirbelkörper Randwülste, Erhebungen und Zacken.
Es kommt zu Bewegungseinschränkungen und Schmerzen
Spondylolyse
ist meist in Folge einer Spaltbildung im Bereich der Wirbelbögen, aber auch degenerativ, tumorös, traumatisch bedingt, entzündlich zur Auflösung oder zur Lösung des Zusammenhaltszweier Wirbel gekommen - Wirbelgleiten
Wirbelgleiten(Spondylolisthesis = (gr. Spondylus = Wirbel, olisthesis = Ausgleiten) = ist ein bewegungsunabhängiges Abgleiten des Wirbelkörpers(eines Lendenwirbels) nach vorne.
Es ging schon eine Spondylose voraus!!
Durch die Verschieung der Wirbel kann es zur Verengung des Wirbelkanals mit Komprssionserscheinungen kommen.
Die betroffenen sind beschwerdefrei.
Patienten sollen nicht schwer heben und ungeschickte Bewegungen vermeiden.
- die Rückenmuskulatur muss gestärkt werden
- liegen Beschwerden vor, kann ein Korset zur Entlastung der Wirbelsäule angelegt werden
- OP mit Verschmelzung der betroffenen Wirbel(eher selten)
Osteochondrosis inervertebralis
Osteochondrosis inervertebralis (gr. osteo = Knochen, chondro = Knorpel, inter = zwischen, Vertebra= Wirbel)
- es liegt eine Degeneration der Zwischenwirbelscheiben vor
Pathogenese:
im Anfang des Stadiums sind die Zwischenwirbelscheiben aufegequollen, später kommt esdurch eine Zerstörung der Fasern zur Verschmälerung
- die angrenzenden Wirbeln können in den Krankheitsprozess miteinbezogen werden, so dass es zur Spondylose und weiteren Erkrankungen kommt
Morbus Scheuermann
Die Erkrankung wurde nach ihrem dänischen Entdecker benannt: Holger W. Scheuermann, Chirurg und Radiologe aus Kopenhagen, beschrieb 1921 erstmals die Symptome. âDazu gehören keilförmige Wirbel, der charakteristische Rundrücken und Schmorl'sche Knötchen.
Als Schmorl'sche Knötchen bezeichnet der Mediziner kleine Knorpelknötchen der Bandscheibe, die in die Deckplatte der Wirbelkörper hineinragen.
- ist eine Erkrankung der jugendlichen Wirbelsäule
Allerdings tritt die Erkrankung nicht ausschlieÃlich bei Jugendlichen auf, sondern sie kann sich auch im späteren Alter entwickeln.
Jungen sind häufiger betroffen als Mädchen
Ursachen:
- Möglicherweise sind Stoffwechsel-Störungen im Bindegewebe an der Entstehung mitverantwortlich
- Einerseits ist die Krankheit erblich bedingt andererseits spielen gewisse Umweltfaktoren eine Rolle
- Andere Mediziner nehmen an, Knochengewebe sterbe ab, weil es zu wenig durchblutet werde
- schwache Rückenmuskeln
- die Erkrankung lokalisiert sich überwiegend im unteren Teil der Brustwirbelsäule und in der oberen Region der Lendenwirbelsäule.
Nachweis: Röntgenbild.
Verlauf: Die häufigere Form ist der juvenile, also jugendliche Scheuermann. Der tritt bei Kindern zwischen elf und 15 Jahren auf.â Die zweite Form beginnt vorwiegend bei Jugendlichen zwischen 15 und 17 Jahren (adoleszenter Scheuermann).
Mediziner teilen die Erkrankung in drei Stadien ein:
1. Zwischen dem zehnten und 13. Lebensjahr
Meist im letzen Wachstumsschub, zwischen dem zehnten und 13. Lebensjahr, wächst die Brustwirbelsäule langsamer als die Rückenwirbelsäule. Die Wirbel werden keilförmig. Die knorpeligen Deckplatten auf den Wirbeln entwickeln sich nicht schnell genug. Durch schwache Muskeln und einen verkürzten Schultergürtelbereich bildet sich der charakteristische Rundrücken aus. In diesem Stadium können die Kinder ihren krummen Rücken willentlich ausgleichen. Meist schicken sie ihre Eltern wegen einer schlechten Körperhaltung zum Arzt, weniger wegen Schmerzen. Nur fünf Prozent der Patienten leiden an Schmerzen.
2. Zwischen dem 13. bis 17. Lebensjahr
Vor dem letzten Wachstumsschub, bevor die Patienten volljährig sind, versteift sich die Wirbelsäule. Es bilden sich die Schmorl´sche Knötchen. Der Zwischenraum zwischen den Wirbeln verschmälert sich. Die Brust ist vermehrt belastet. Die Wirbel verformen sich weiter. Wachsen die Keilwirbel nicht symmetrisch, entsteht zusätzlich eine leichte Skoliose. Die Wirbelsäule ist auch in seitliche Richtung verkrümmt. Bei den Patienten entsteht ein verstärktes Hohlkreuz. Die schlechte Haltung fällt auch Laien auf. In diesem Stadium treten sehr oft Schmerzen in der Brustwirbelsäule bei Ruhe und Belastung auf.
3. Erwachsenenalter
Ist die Erkrankung stark ausgeprägt, versteifen sich die befallenen Wirbelsäulenabschnitte durch Bindegewebe. In wenigen Fällen verknöchern Abschnitte der Wirbelsäule ganz und fixieren den Rundrücken. Bereits mit 20 bis 30 Jahren können die Patienten keine kraftaufwändige Arbeiten oder Sportarten mehr verrichten.
Im Erwachsenenalter kommt es durch den fixierten Rundrücken zu biomechanischen Auswirkungen auf die gesamte Wirbelsäule. Ãberlastungs- und Abnutzungsbeschwerden an Muskeln, Bändern und Gelenken, insbesondere im Bereich der Hals- und Lendenwirbelsäule sind die Folgen
Therapie:
Krankengymnastik
Rückenschwimmen
Schlafen in einem harten Bett
bei Progressiven Verläugfen ist eine operative Stabilisation oder Korrektur der fehrgestellten Wirbelsäule notwendig
Link:
Morbus Scheuermann
Sklerodermie(Darrsucht)
- ist eine Autoimmunerkrankung des GefäÃbindegewebes.
unterschieden zwischen:
-lokalisierte (Sclerodermia circumscripta)
-sytemische (progressive, systemische Sklerodermie)
Lokalisierte Sklerodermie
- Hauterscheinungen mit begrenzten herden, die anfangs gerötet sind und später verhärten (sklerodisieren) und atrophieren.
Sie zeigen eine verstärkte oder verminderte Pigmentierung.
Gelegentlich geht ein circumscripte Sklerodermie in eine progressive, systemische Verlaufsform über.
Progressive systemische Sklerodermie
- meist sind Frauen zwischen dem 40.-50. Lebensjahr betroffen.
Die Erkrankung beginnt mit teigigen Ãdemen an den Fingerspitzen und Raynaud-Symptomen.
- Mnate später erfolgt im betroffenen Areal eine fleckig-livide Verfärbung mit glänzender atrophischer, unverschieblicher Haut.
- es kommt an den Fingern und an den Zehen zu "rattenbissartigen Nekrosen(schmerzhafte gangränöse Veränderungen.
- die Finger werden in Beugestellung fixiert und die Endknochen lösen sich auf.
- Die Krankheit kann sich von den Händen auf Unterarme, Gesicht, Hals und Brust ausdehnen.
- durch die Verhärtung werden die Gesichtszüge starr, die Nase springt spitz hervor, der Mund ist klein mit straffer Faltenbildung ander Oberlippe.
- Es kann zur Zungenbandverkürzung kommen, was die Sprach- und Schluckstörungen verursacht.
- die Krankheit verläuft in Schüben, zischen denen längere Latenzphase liegen können.
Prognose
- es gibt groÃe Unterschiede im Krankheitsverlauf
- oft verschlimmert sich die Sklerodermie in den ersten Jahren rapide, wird dann langsammer und kann sogar zum Stillstand kommen
- gelegentlich treten akute Vorläufe auf und es werden in schneller Folge Herz, Nieren und Lungen befallen, so dass es zum tödlichen Ausgang durch Organversagen kommen kann.
Diagnose:
Antikörpernachweis
Therapie:
erfolgt durch den Arzt Kortison
Zytostatika
der Heilpraktiker kann begleitend behandeln
Links:
Sklerodermie
ars medicina 12.07.2009, 18.46 | (2/0) Kommentare (RSS) | PL
Ernährung der Kompakta
- Vom Periost aus wird der Knochen ernährt
- BlutgefäÃe durchwandern die Knochenhaut durch Querkanäle(Volkmann-Kanäle) zu den Haverskanälen (Zentralkanäle, canales centrales) zu den Knochenlammellen (Osteone)
- Nährstoffe und Sauerstoff werden zu den Knochenzellen
(osteozythen) transportiert und Abbauprodukte werden
abgebautVerknöcherung (Ossifikation)
desmale Ossifikation(bindegewebige = Umwandlung von Bindegewebe in Knochen(beginnt schon bei Feten) Schlüsselbein, die meisten Gesichtsknochen, Schädelknochen
chondrale Ossifikation( knorpelige) = die meisten Knochen, das Bindegewebe wird in ein knorpeliges Vorskelett und dann in Knochen umgebaut
Kallus
= Knochenbruch an dessen Bruchstelle neugebildete Knochensubstanz.. Die
Substanz ist bindegewebig, wird dann durch Kalkeinlagerungen, knorpelig
und dann knochig.
ars medicina 12.07.2009, 13.39 | (0/0) Kommentare | PL
Dicken- und Längenwachstums des Röhrenknochens
- geht von der kochenbildenden Schicht der Knochenhaut aus
- die Osteoblasten bilden unverkalkte Zwischenzellsunbstanz und lagern sich von auÃen an die Knochensubstanz an
- die Osteoblasten teilen sich und schieben die gebildeten Zellen Richtung Markhöhle
- die ältere Knochensubstanz der Kocheninnenhaut wird ständig abgebaut damit sie nicht dicker wird damit zwischen den Osteoblasten ud Osteoklasten Gleichgewicht ist
- bei Kindern überwiegen die Osteoblasten
- beim Erwachsenen herrscht Gleichgewicht
- beim alten Menschen überwiegen die Osteoklasten, die Osteoblasten schwächen ab - Folge; Osteoporose
Das Längenwachstum erfolgt zwischen den Epiphysen und Diaphysen
- es handelt sich um Knorpelzonen die ständig neues Knorpelgewebe bilden , das in Knochengewebe umgewandelt wird.
- Das Längenwachstum wird im Wesentlichen durch das Wachstumshormon TSH und durch die Schilddrüsenhormone T3 und T4 angeregt.
- Mit Beginn der Pubertät kommt es durch das Zusammenspiel des Wachstumshormons mit den Sexualhormonen (Ãstrogen und Testosteron) zum sog. Pubertätswachstum.
- Nach Abschluss der Wachstumsphase ist die verknöcherte Wachstumsfuge im Rötgenbild nur noch als Epiphysenlinie zu sehen.
- Bei einer Störung der Knorpelbildung in der Epiphysalfuge entsteht das Krankheitsbild CHONrodystrophie ( Minderwuchs mit kurzen Extremitäten und kurzem Hals, groÃem Schädel und normalem Rumpf)Das DICKENWACHSTUM erfolgt von der knochenbildenden Schicht des Periosts ausDas LÃNGENWACHSTUM erfolgt den Epiphysen aus
ars medicina 12.07.2009, 13.37 | (0/0) Kommentare | PL
Knochenhaut und Knocheninnenhaut
- mit Knochenhaut (periost) wird die Rindenschicht des Knochens mit Ausnahme der Gelenken überzogen
- in ihr verlaufen BlutgefäÃe und die Ernährung des Knochens erfolgt von ihr
- man kann eine Knochenschicht und eine Faserschicht in ihr unterscheiden
- die knochenbildende Schicht liegt an der Kompakta an und hier befinden sich Osteoblasten( Knochenbildungszellen) die für das Dickenwachstum des Knochens zuständig sind
- Die Fasernschicht besteht aus zugfesten Fasern
- diese Knochenhaut ist mittels der zugfesten Fasern in der äuÃeren Knochenschicht verankert ( Sharpey -Fasern )
- Die Knocheninnenhaut (Endostum) ist faserig und kleidet die Markhöhle des Knochens aus in der sich Osteoblasten befinden
ars medicina 12.07.2009, 13.34 | (0/0) Kommentare | PL
Knochenmark
- findet die Blutbildung statt
- beim Kind findet man rotes Knochenmark in ALLEN Knochen
- beim Erwachsenen nur noch in den Spongiosen (Gelenkenden der Röhrenknochen und den kurzen platten und unregemäÃigen Knochen)
- kommt beim Erwachsenen in den Markhöhlen der Diaphysen sämtlichen Röhrenknochen vorÂ
- im gelben Fettmark wird kein Blut mehr hergestellt
- bei einer erhöhten Blutzellbildung kann sich das gelbe Mark in rotes Mark verwandeln.
ars medicina 12.07.2009, 13.32 | (0/0) Kommentare | PL
Binde- und Stützgewebe - Arten- KNOCHENGEWEBE
- besteht aus Knorpelgewebe in dem im Laufe der Entwicklung Kalksalze(Sind undurchlässig für Röntgenstrahlen) eingelagert werden
- erreicht dadurch seine Festigkeit
- Besteht aus Kompakta (=Kortikalis) und Spongiosa:
Kompakta: Dicht gepackte Knochensubstanz
Spongiosa: Besteht aus lockeren Bälkchen deren Anordnung je nach Beanspruchung und Alter variiert,
In den Hohlräumen der Spongiosa findet die Blutbildung statt.
Die Knochen bestehen zu ca. 65% aus anorganischem Material (v.a. Hydroxylapatit: Ca10(PO4)6(OH)2 => Druckkraft) und zu ca. 35% aus organischer Substanz (davon ca. 90% Kollagen I (=>Zugkraft) und ca. 10% Proteine und Lipide)
Die Präparation von Knochen kann entweder erfolgen durch Entkalkung (z.B. mit Salzsäure oder Chelatkomplexen) und anschlieÃendes schneiden oder durch einen Knochenschliff wobei die organischen Bestandteile zerstört werden
Aufbau:
- Knochenzellen (Osteozyten) haben lange Ausläufer (Ausstülpungen) mit denen sie untereinander in Verbindung stehen in der intrazellulären Substanz befinden sich Kollagenfasern die in der mit Kalksalzen angereicherten Grundsubstanz verlaufen und haben durch die Zellfortsätze Anschluss an das Kreislaufsystem.Osteozyten Sind eingemauerte Osteoblasten. Zytoplasmafortsätze erstrecken sich in Canaliculi nach allen Seiten bis zu den kortikalen GefäÃen Die längsovalen Zellen liegen in Höhlen, den sogenannten Lakune. Die Osteozyten dienen der Ablagerung und Mobilisation von Calcium im Knochen und dadurch der Regulation des Calciumspiegels im Blut, reguliert durch Calcitonin und Parathormon.
- Knochenzellen(Osteoblasten) - Sezernieren das Kollagen und die Grundsubstanz des Knochens (Glykoproteine) die zusammen das Osteoid bilden. Die anschlieÃende Verkalkung erfolgt ebenfalls durch die Osteoblasten. Die Kollagenen Fasern der Umgebung (Sharpey' sche Fasern) und die Osteoblasten werden bei der Knochenbildung mit eingemauert. Sie sind auf der Oberfläche des entstehenden Knochens epithelartig angeordnet und durch Zellfortsätze miteinander verbunden. Besitzen eine kuboide Form und ein basophiles Zytoplasma
- Osteoklasten Entstehen aus Monozyten und gehören somit zum MPS Sind Synzytii mit vielen Zellkernen, die durch Verschmelzung der Vorläuferzellen entstehen. Bilden Einbuchtungen in der Knochenoberfläche, die Howship' schen Lakunen. Die Osteoklasten produzieren Säure wodurch die anorganischen Anteile abgebaut werden; die organischen Anteile werden danach enzymatisch abgebaut
Knochengewebe
Aufbau des Röhrenknochens
die beiden verdickten Enden heiÃen Epiphysen oder Gelenkenden und sind mit hyalinischerm Knorpel überzogen
Der Knochenschaft wird als Diaphyse bezeichnet.
Beim jugendlichen Knochen liegen zwischen der Epipyse und der Diaphyse die Epiphysenfugen. Wachstumszonen von denen das Längenwachstum des Knochens ausgeht besteht aus:
- Kompakta (subtantia compacta) ie Kompakta richtet sich nach der mechanischen Beanspruchung des Knochens. Die Kompakta ist lamellenartig (Osteone) um die Haves-Kanäle herum angeordnet (Canales centrales) - von denen aus die Ernährung des Knochengewebens erfolgt
- Rindenschicht Spongiosa(substantia spongiosa) Bälkchensubstanz Markhöhle. Die Spongiosa befindet sich in den Gelenkenden und in den angrenzenden Teilen des Knochenschafts und hilft Gewicht einzusparen. Die Bälkchen sind so angeordnet, so dass sie den Druck- und Zuglinien entsprechen können. Sie geben dem Knochen ein hohes Maà an Festigkeit bei einem Minimum an Substanz und somit an Gewicht eingespart. Zwischen den Bälkchen liegt rotes Knochenmark. In der Diaphyse befindet sich die knochensubstanzfreie Markhöhle mit gelbem Knochenmark.
ars medicina 12.07.2009, 13.16 | (0/0) Kommentare | PL
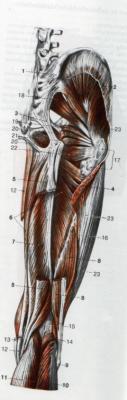
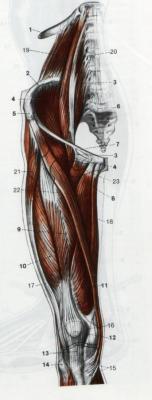
Muskeln des Oberschenkels/Unterschenkels/Fuss
Er entspringt mit den vier Köpfen deren Muskelbäuche(gerader, äuÃerer, mittlerer und innerer Oberschenkelmuskel) sich vereinigen und zu einer einzigen Sehne zusammenlaufen.
In dieser Sehne ist die Kniescheibe als Sesambein eingebettet.
Die Sehne wird unterhalb der Kniescheibe als Sesambein eingebettet.
Die Sehne wird unterhalb der Kniescheibe, bis zu ihrem Ansatz am Schienbein, als Kniescheibenband( ligamentum patellae) bezeichnet
An der Innenseite des Oberschenkels liegt der Oberschenkelanzieher( musculus adductor magnus), an der Rückseite befinden sich der zweiköpfige, der halbsehnige und der halbmembranöse Oberschenkelmuskel(musculus biceps femoris, musculus semitendinosus, musculus semimembranosus)
Sie entspringen am Sitzbeinhöcker und sind am Unterschenkel festgewachesen.
Sie bewirken im Hüftgelenk eine Streckung und im Kniegelenk eine Beugung.
Muskeln des Unterschenkels und Fuss
- verschiede Muskeln
- der 3köpfige Wadenmuskel (musculus triceps surae) an der Unterschenkelrückseite
- der 3köpfige Wadenmuskel setzt sich aus dem Zwillingswadenmuskel(musculus gastrocnemius) und dem schollenmuskel (musculus soleus) zusammen
- der Zwillingsmuskel hat am Oberschenkelknochen einen seitlichen und einen mittleren Ursprung.
- Diese beiden Köpfe vereinigen sich in der Mitte des Unterschenkels mit dem Schollenmuskel und gehen in die Achillessehne über, die am Fersenbein festgewachsen ist
- Vorne zwischen Schien- und Wadenbein, finden wir am Unterschenkel noch die Strecker von Fuà und Sehnen
- Seitlich über dem Wadenbein liegen der lange und der kurze Wadenbeinmuskel (musculus peroneus longus und brevis)
Fuss
es gibt eine Vielzahl von FuÃmuskeln, die für die beweglichkeit der Zehen und die die FuÃknochen zu einer kräftigen, elastischen tragfläche für das Körpergewicht verbinden.
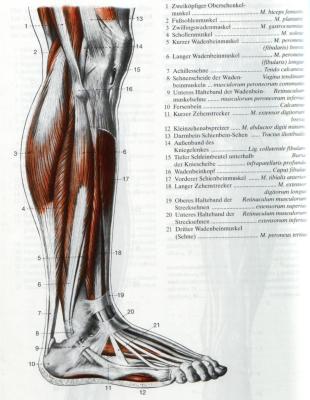

ars medicina 09.07.2009, 14.06 | (3/0) Kommentare (RSS) | PL
Muskeln des GesäÃes
wird aus drei übereinanderliegenden Muskeln gebildet:
- dem groÃen(musculus gluteus maximus)
- dem mittleren( musculus gluteus medius)
- dem kleinen (musculus gluteus minimus) GesäÃmuskel Der GesäÃmuskel richtet den Rumpf aus der Bäugestellung auf und zieht den Oberschenkel nach hinten
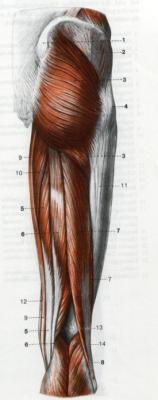
Index
GesäÃmuskulatur und Muskulatur der Rückseite des Oberschenkels. Oberflächliche Schicht
1. Hinterer oberer Darmbeinstachel Spina iliaca posterieor superior
2. Mittlerer GesäÃmuskel musculus glateus medius
3. GroÃer GesäÃmuskel musculus glateus maximus
4. GroÃe Rollhügel Trochanter major
5. Halbmembranöser Muskel musculus semimembranosus
6. Halbsehniger Muskel musculus semidinosus
7. Zweiköpfiger Oberschenkelmuskel musculus biceps femoris
8. Zwillingswadenmuskel musculus gasrtocnemius
9. Schlanker Muskel musculus gracilis
10. GroÃer Anzieher musculus adductor magnus
11. Darmbein Schienbein Sehne Tractus iliotibialis
12. Schneidermuskel musculus sartorius
13. Kniekehlenfläche des Oberschenkelknochens Facies poplitea
14.Sohlenmuskel musculus plantaris
ars medicina 09.07.2009, 13.56 | (0/0) Kommentare | PL
Muskeln von Schulter, Arm und Hand
- hat die Form einer dreieckigen Kappe, die die Schulter bedeckt
- entspringt am Schlüsselbein, an der Schulterhöhe und an der Schulterblattgeräte
- der Ansatzpunkt ist der Oberarmknochen
- Â der Deltamuskel hebt den Oberarm und kann ihn nach vorne und nach hinten ziehen
- Â ist an der Innen- und AuÃenrotation des Armes beteiligt.
Zweiköpfiger Oberarmmuskel (Musculus biceps brachii)
- ist zweiköpfig- wird Biceps genannt- er entspringt mit seinem langen Kopf (Caput longum) oberhalb der Schulterblattpfanne
- die Sehne verläuft verläuft ein Stück inder Gelenkhöhle des Schultergelenkes
- der kurze Kopf (Caput breve) entspringt am Rabenschnabelfortsatz des Schulterblattes- die Hauptsehne setzt an der Speiche an
-  eine Nebensehne ist über eine flächige Sehne(Aponeurose) mit der Unterarmfaszie verwachse
-  die Bisepssehne umschlingt teilweise den Speicherkopf des Unterarms, somit beugt der Biseps den Unterarm im Ellenbogengelenk und führt eine Auswärtsdrehung (Supination) der Hand, bzw. des Unterarms durch.
- der kurze oder lange Kopf des Biseps wirkt bei der Bewegung des Schultergelenkes nach vorne mit
- der dreiköpfige Armstrecker ist der Antagonist des Biseps
- entspringt in drei Köpfen an Schulterblatt und Oberarmknochen, verläuft and er Hinterseite des Humerus und setzt an der Elle an
- streckt den Unterarm im Ellenbogengelenk und wirkt inder Adduktion(Heranziehen) des Armes
Unterarmmuskeln- bewegen das Handgelenk und die Finger
- sind in oberflächlichen und tiefen Schichten angelegt
- je nach der im Handgelenk durchgeführten Bewegung unterscheidet man: Strecker (Extensoren) und Beuger(Flexoren). Strecker führen eine Dorsalflexion aus, Beuger eine Palmarflexion
- Die Strecker liegen dorsal und radial die Beuger liegen palmar und ulnar. Die Strecker werden von Nervus radialis, die Beuger von nervus medianus und nervus ulnaris innerviert.
- Muskeln der Hohlhand
- des Daumenballens,Â
- des Kleinfingerballens => Alle werden vom Nervus medianus und nervus ulnaris innerviert
13 Langer Daumenbeuger(musculus flexor policis longus)
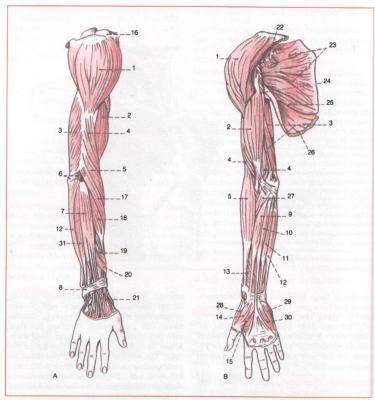
ars medicina 09.07.2009, 13.42 | (0/0) Kommentare | PL
Die wirksamste Medizin ist die natürliche Heilkraft, die im Inneren eines jeden von uns liegt.
©Hippokrates

Es gibt immer etwas was uns mitten ins Herz trifft bis seine Häute in Fetzen liegen.
©zeitlos

ars medicina von D.Frank/d.m.R steht unter einer Creative Commons Namensnennung-Keine Bearbeitung 3.0 Unported Lizenz.
Beruht auf einem Inhalt unter ars-medicina.designblog.de.
Über diese Lizenz hinausgehende Erlaubnisse erhalten Sie möglicherweise unter http://ars-medicina.designblog.de/startseite/home..../.